Salud universal: acceso sin barreras laborales
El gobierno perfila un sistema donde la atención médica deje de depender del empleo y se abra a todos, pero enfrenta retos como saturación de hospitales
- 14
-
Abril
2026
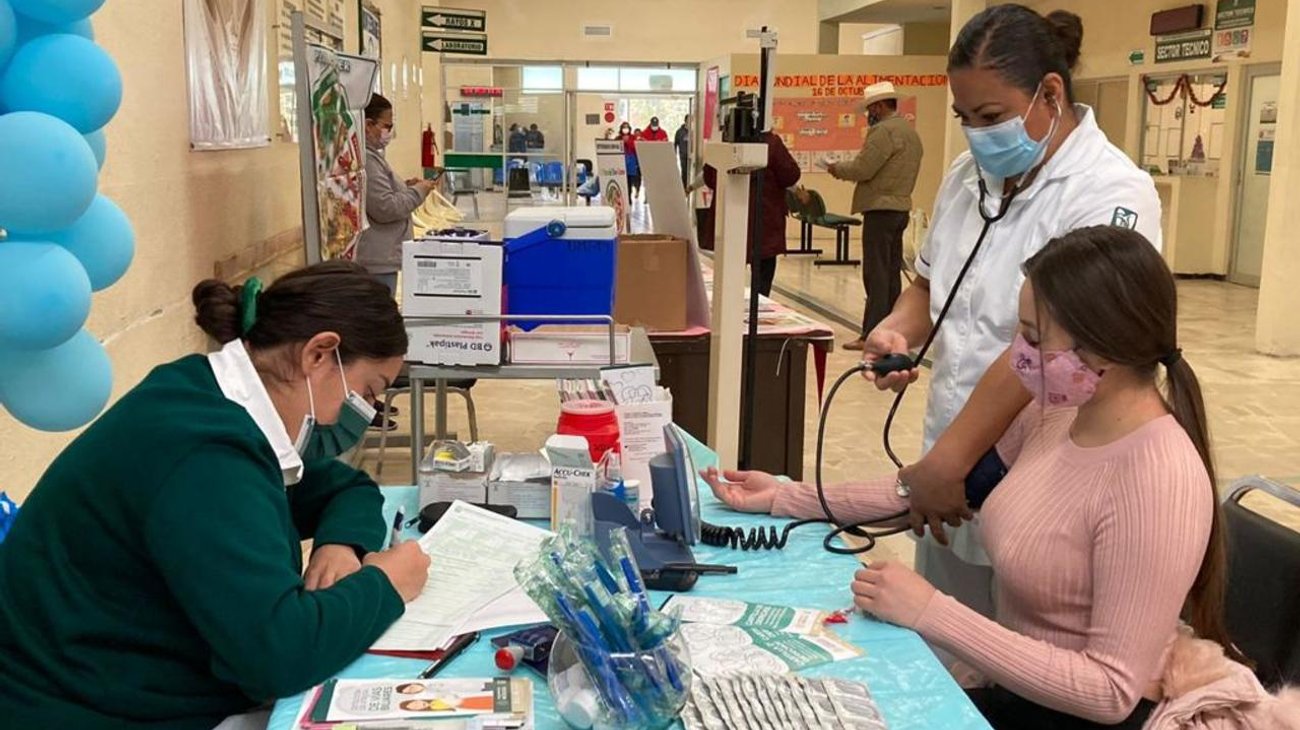
El gobierno de México plantea poner en marcha un Servicio Universal de Salud para que cualquier persona pueda recibir atención médica en instituciones públicas sin importar su afiliación laboral.
El proyecto está previsto en cuatro etapas y arrancaría en 2026 con una credencial única, para después incorporar de manera gradual herramientas digitales como inteligencia artificial, consultas por video y un expediente clínico compartido entre instituciones.
La propuesta busca que el acceso a la atención pública deje de depender de la condición laboral de cada persona y avance hacia un mecanismo de cobertura más amplio dentro del sistema de salud.
En términos prácticos, el decreto perfila un esquema de atención en el que los servicios públicos de salud puedan ser utilizados por cualquier ciudadano, aun cuando no pertenezca a una institución específica por su empleo. Esto implica que la atención dejaría de estar limitada por la afiliación tradicional y que el acceso se organizaría a partir de un modelo común de identificación, registro y canalización dentro de la red pública.
La apuesta oficial es que el sistema opere de manera más integrada y que el usuario pueda ser atendido sin que su situación laboral determine de entrada en dónde sí o en dónde no puede recibir servicio.
Cuatro etapas para abrir el acceso
El proyecto está diseñado para desarrollarse en cuatro etapas. La información disponible indica que el arranque sería en 2026 con la credencialización única y que, de forma paulatina, se sumarían herramientas digitales para ampliar la operación del sistema.
Ese diseño por etapas apunta a que la universalización no sería inmediata ni total desde el primer momento, sino progresiva. Primero se establecería un mecanismo común de identificación y después avanzarían los componentes tecnológicos que permitirían enlazar servicios, historiales y modalidades de atención. La propuesta, por tanto, no se limita a abrir ventanillas, sino que plantea una reorganización gradual de cómo se registra, consulta y atiende a la población dentro del sistema público.
Inicio con una credencial única
La primera fase del modelo contempla una credencialización única a partir de 2026. La intención es que ese documento permita identificar a los usuarios dentro del sistema y abrir la puerta a una atención médica que no dependa del tipo de empleo o de la adscripción laboral de cada persona.
La credencial funcionaría como el punto de arranque administrativo del nuevo modelo. Su propósito sería concentrar en un solo mecanismo de identificación a los usuarios que hoy enfrentan un sistema fragmentado entre distintas instituciones. Con ello, el gobierno busca sentar una base común para ordenar el ingreso, el seguimiento y la eventual referencia de pacientes dentro del sector público
Integración gradual de herramientas digitales
El plan también prevé una incorporación paulatina de componentes tecnológicos. Entre ellos aparecen el uso de inteligencia artificial, consultas por video y un expediente clínico digital que pueda compartirse entre distintas instituciones del sistema de salud.
La meta es que la información médica de los pacientes pueda circular dentro de la red pública para facilitar la atención. Para ello, sería necesario conectar plataformas y sistemas que hoy operan por separado en organismos como el IMSS, el ISSSTE y el IMSS-Bienestar.
En ese sentido, el modelo busca que la atención no se concentre únicamente en la consulta presencial y en archivos aislados por institución. Las consultas por video se contemplan como una vía adicional de atención, mientras que la inteligencia artificial y el expediente clínico digital formarían parte de una infraestructura orientada a compartir información y dar continuidad a los tratamientos. La lógica del decreto, según lo descrito, es que las instituciones públicas comiencen a operar con herramientas compatibles entre sí y con capacidad para intercambiar datos clínicos del paciente.
Especialistas advierten límites del sistema actual
Distintos especialistas y organismos han advertido que la propuesta enfrenta un sistema ya presionado por problemas de saturación, falta de medicamentos y escasez de personal calificado.
En ese contexto, sostienen que entregar una credencial no resuelve por sí mismo las fallas de fondo que arrastra la red pública de atención médica.
Las alertas apuntan a que una apertura generalizada, sin una expansión previa de recursos, infraestructura y capacidad operativa, podría agravar la presión sobre hospitales y clínicas.
También se cuestiona la viabilidad financiera del modelo porque el gasto público en salud en México se mantiene por debajo de los niveles recomendados internacionalmente.
Los retos del sistema
El principal reto señalado es financiero. Actualmente, México destina entre 2.6% y 2.8% de su Producto Interno Bruto al sector salud, una proporción que se ubica por debajo del 6% recomendado por estándares internacionales y por la Organización Mundial de la Salud. Sin un aumento sustancial de recursos, especialistas consideran que la universalidad del sistema no tendría respaldo suficiente y mantendría la presión sobre el gasto de bolsillo de las familias que terminan recurriendo a servicios privados.
A nivel nacional, México cuenta con 1.1 camas por cada 1,000 habitantes, lejos de las 4.3 del estándar de la OCDE. También registra 2.3 médicos y 2.7 enfermeras por cada mil habitantes. La precarización laboral, con contratos temporales cortos y falta de prestaciones, es otro de los factores que ha contribuido a la salida de médicos especialistas del sector público.
Otra de las advertencias se concentra en la saturación hospitalaria. El temor es que abrir el acceso sin ampliar antes la capacidad instalada provoque mayor presión en hospitales del IMSS y del ISSSTE, con tiempos de espera más largos y deterioro en la calidad del servicio. En ese punto también se ha planteado un problema estructural y legal, ya que el IMSS se financia con cuotas obrero-patronales, por lo que obligarlo a atender a millones de personas no afiliadas sin un pago gubernamental por esos servicios podría afectar a los trabajadores formales que sí sostienen el sistema.
Los especialistas también señalan la falta de un modelo sólido de prevención. El sistema mexicano ha operado históricamente con una lógica curativa, concentrando gran parte del gasto en hospitales de tercer nivel para atender enfermedades ya agravadas. El desafío, sostienen, es fortalecer clínicas de primer nivel y medicina familiar para prevenir y contener hasta 80% de enfermedades como diabetes e hipertensión antes de que requieran tratamientos más costosos.
En el terreno tecnológico, el expediente clínico digital y la interconexión entre instituciones implican otro frente de riesgo. El reto inmediato sería homologar sistemas distintos entre IMSS, ISSSTE e IMSS-Bienestar. Además, la concentración de grandes bases de datos con información sensible de la población abre preocupaciones por posibles hackeos y por el uso de esa información en esquemas de vigilancia masiva.
A todo ello se agrega el desabasto crónico de insumos y medicamentos. Antes de ofrecer una cobertura universal, el sistema tendría que resolver carencias que afectan la operación diaria, como la falta constante de medicinas, la escasez de material quirúrgico, fallas en la coordinación de compras consolidadas y deudas acumuladas con empresas farmacéuticas.
Claves del proyecto
- Arranque en 2026 con credencial única
- Implementación en cuatro etapas
- Acceso a servicios públicos sin importar empleo
- Integración de expediente clínico digital
- Consultas por video e inteligencia artificial
- Interconexión entre IMSS, ISSSTE e IMSS-Bienestar
Retos señalados
- Presupuesto insuficiente en salud
- Saturación hospitalaria y falta de personal
- Desabasto de medicamentos
- Viabilidad financiera del modelo
- Riesgos en manejo de datos clínicos
Comentarios
Notas Relacionadas
Últimas Noticias
Más Vistas